Επιθηλιώματα ( Βασικο- ή άκανθοκυτταρικά καρκινώματα)
Με τον όρο αυτό περιγράφονται οι καρκίνοι του δέρματος, πλην του μελανώματος. Υπάρχουν δύο βασικά μορφές δερματικού καρκίνου: τα βασικοκυτταρικά και τα ακανθοκυτταρικά ή επιδερμοειδή ή μαλπιγιακά καρκινώματα.
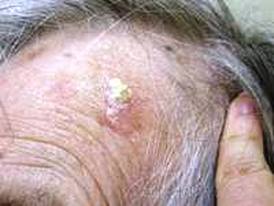
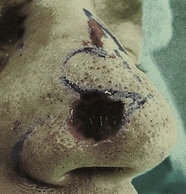
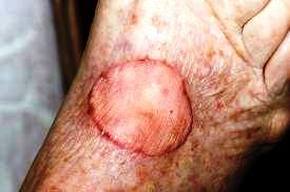
Εμφανίζονται συνήθως στην κεφαλή και το πρόσωπο, σε ανθρώπους που έχουν εκτεθεί επί μακρόν στην ηλικιακή ακτινοβολία.
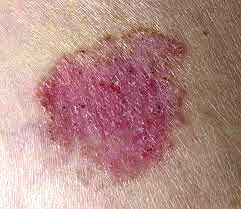
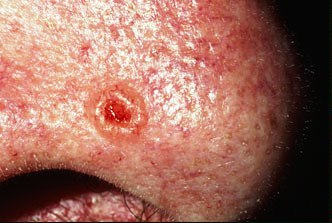
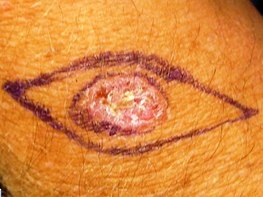
Η εικόνα τους είναι εκείνη μίας ερυθρόμορφης αλλοίωσης, μίας εξέλκωσης, αλλά μπορεί και να έχει την μορφή ενός μικρού όζου. Η βλάβη σταδιακά αναπτύσσεται σε μέγεθος και μπορεί να αιμορραγήσει. Μερικές φορές πάνω στην ανώμαλη και αιμορραγική επιφάνεια της βλάβης δημιουργείται μία κρούστα, μία εφελκίδα.
Η διαφορά μεταξύ των βασικοκυτταρικών και ακανθοκυτταρικών είναι ότι τα πρώτα δεν μπορούν να φύγουν από τη θέση που βρίσκονται, δεν δίνουν δηλ. μεταστάσεις, κάτι που μπορεί να συμβεί με τα δεύτερα, τα ακανθοκυτταρικά. Συνηθέστερα αυτά δίνουν μεταστάσεις στους πλησιέστερους λεμφαδένες (περιοχικοί λεμφαδένες).
Η αντιμετώπιση τους συνιστάται στη χειρουργική αφαίρεση, η οποία πρέπει να γίνει σε υγιή όρια, δηλ. η βλάβη να αφαιρεθεί μαζί με ένα μέρος φυσιολογικού ιστού γύρω απ’ αυτήν. Την επέμβαση μπορεί να πραγματοποιήσει πλαστικός ή γενικός χειρουργός, αλλά και οφθαλμίατρος, αν η βλάβη εντοπίζεται στην περιοχή των βλεφάρων.
Εμφανίζονται συνήθως στην κεφαλή και το πρόσωπο, σε ανθρώπους που έχουν εκτεθεί επί μακρόν στην ηλικιακή ακτινοβολία.
Η εικόνα τους είναι εκείνη μίας ερυθρόμορφης αλλοίωσης, μίας εξέλκωσης, αλλά μπορεί και να έχει την μορφή ενός μικρού όζου. Η βλάβη σταδιακά αναπτύσσεται σε μέγεθος και μπορεί να αιμορραγήσει. Μερικές φορές πάνω στην ανώμαλη και αιμορραγική επιφάνεια της βλάβης δημιουργείται μία κρούστα, μία εφελκίδα.
Η διαφορά μεταξύ των βασικοκυτταρικών και ακανθοκυτταρικών είναι ότι τα πρώτα δεν μπορούν να φύγουν από τη θέση που βρίσκονται, δεν δίνουν δηλ. μεταστάσεις, κάτι που μπορεί να συμβεί με τα δεύτερα, τα ακανθοκυτταρικά. Συνηθέστερα αυτά δίνουν μεταστάσεις στους πλησιέστερους λεμφαδένες (περιοχικοί λεμφαδένες).
Η αντιμετώπιση τους συνιστάται στη χειρουργική αφαίρεση, η οποία πρέπει να γίνει σε υγιή όρια, δηλ. η βλάβη να αφαιρεθεί μαζί με ένα μέρος φυσιολογικού ιστού γύρω απ’ αυτήν. Την επέμβαση μπορεί να πραγματοποιήσει πλαστικός ή γενικός χειρουργός, αλλά και οφθαλμίατρος, αν η βλάβη εντοπίζεται στην περιοχή των βλεφάρων.
Όταν το μέγεθος της βλάβης είναι μικρό, τότε η αφαίρεση της γίνεται στα εξωτερικά ιατρεία με τοπική αναισθησία και το τραύμα που θα προκύψει μετά την αφαίρεση του πάσχοντος τμήματος συγκλείεται με απ’ ευθείας συμπλησίαση των χειλέων του τραύματος.
Αν η βλάβη είναι μεγαλύτερη και το τραύμα δεν μπορεί να κλείσει με απευθείας σύγκλειση, τότε χρησιμοποιούνται είτε γειτονικοί κρημνοί, είτε ελεύθερα μοσχεύματα. Κρημνός στην περίπτωση των επιφανειακών επιθηλιωμάτων είναι ένα τμήμα δέρματος και υποδορίου δίπλα από το τραύμα που μετακινείται για να καλύψει το κενό που έχει δημιουργηθεί. Αυτό δε γίνεται με τέτοιο τρόπο που το κενό που αφήνει το μετακινούμενο τμήμα να μπορεί να κλείσει με απευθείας σύγκλειση (συμπλησίαση) των άκρων του. Ελεύθερο μόσχευμα στις περιπτώσεις αυτές είναι ένα τμήμα δέρματος που αφαιρείται από άλλη περιοχή του σώματος και τοποθετείται πάνω στο κενό που άφησε η αφαίρεση του επιθηλιώματος. Συνήθως δεν αφαιρείται όλο το πάχος του δέρματος, παρά μόνο μία λεπτή επιφανειακή φλούδα του, έτσι που να μπορεί να τραφεί από τα αγγεία της περιοχής που θα τοποθετηθεί και να μην νεκρωθεί.
Αν το επιθηλίωμα είναι αρκετά μεγάλο και προκαλεί κενό που απαιτεί ανάλογου μεγέθους κρημνό ή μόσχευμα, η επέμβαση γίνεται σε μονάδα ημερήσιας νοσηλείας, όπου χρησιμοποιούνται άσηπτες χειρουργικές αίθουσες, ο δε ασθενής μπορεί να λάβει συμπληρωματικά φάρμακα για να μην πονάει και να «κοιμηθεί για λίγο» (καταστολή) ή ακόμα να του χορηγηθεί γενική αναισθησία.
Αν η βλάβη είναι μεγαλύτερη και το τραύμα δεν μπορεί να κλείσει με απευθείας σύγκλειση, τότε χρησιμοποιούνται είτε γειτονικοί κρημνοί, είτε ελεύθερα μοσχεύματα. Κρημνός στην περίπτωση των επιφανειακών επιθηλιωμάτων είναι ένα τμήμα δέρματος και υποδορίου δίπλα από το τραύμα που μετακινείται για να καλύψει το κενό που έχει δημιουργηθεί. Αυτό δε γίνεται με τέτοιο τρόπο που το κενό που αφήνει το μετακινούμενο τμήμα να μπορεί να κλείσει με απευθείας σύγκλειση (συμπλησίαση) των άκρων του. Ελεύθερο μόσχευμα στις περιπτώσεις αυτές είναι ένα τμήμα δέρματος που αφαιρείται από άλλη περιοχή του σώματος και τοποθετείται πάνω στο κενό που άφησε η αφαίρεση του επιθηλιώματος. Συνήθως δεν αφαιρείται όλο το πάχος του δέρματος, παρά μόνο μία λεπτή επιφανειακή φλούδα του, έτσι που να μπορεί να τραφεί από τα αγγεία της περιοχής που θα τοποθετηθεί και να μην νεκρωθεί.
Αν το επιθηλίωμα είναι αρκετά μεγάλο και προκαλεί κενό που απαιτεί ανάλογου μεγέθους κρημνό ή μόσχευμα, η επέμβαση γίνεται σε μονάδα ημερήσιας νοσηλείας, όπου χρησιμοποιούνται άσηπτες χειρουργικές αίθουσες, ο δε ασθενής μπορεί να λάβει συμπληρωματικά φάρμακα για να μην πονάει και να «κοιμηθεί για λίγο» (καταστολή) ή ακόμα να του χορηγηθεί γενική αναισθησία.
Η προετοιμασία πριν το χειρουργείο είναι η κλασική που ακολουθείται για νοσηλεία σε μονάδες ημερήσιας νοσηλείας. Όμως, συχνά υπάρχει ανάγκη διενέργειας πρόσθετων ειδικών εξετάσεων και παρεμβάσεων, γιατί ένα μεγάλο ποσοστό ασθενών με επιθηλιώματα είναι μεγάλης ηλικίας.
Η διάρκεια της επέμβασης ποικίλει, αλλά συνήθως δεν ξεπερνά την 1 ώρα.
Κάθε είδους αναισθησία μπορεί να χρησιμοποιηθεί, ανάλογα το μέγεθος της επέμβασης και την επιθυμία του ασθενούς. Κατά την διάρκεια της επέμβασης ο ασθενής ευρίσκεται υπό συνεχή παρακολούθηση των ζωτικών λειτουργιών του (αρτηριακή πίεση, καρδιακοί παλμοί, Ο2 κλπ).
Επιπλοκές τέτοιων επεμβάσεων είναι η αιμορραγία του τραύματος, συνήθως μικρή και αντιμετωπίσιμη με περισσότερο πιεστική επίδεση, η νέκρωση του κρημνού ή του μοσχεύματος και η φλεγμονή.
Η έξοδος από την μονάδα γίνεται αφού εκπληρώνονται τα βασικά κριτήρια ασφαλούς χορήγησης εξιτηρίου.
Στο σπίτι ο ασθενής πρέπει να προσέξει από ερεθισμούς και μολύνσεις την περιοχή της επέμβασης, αλλά και την περιοχή απ΄ όπου αφαιρέθηκε δέρμα αν έχει χρησιμοποιηθεί ελεύθερο μόσχευμα. Αν παρουσιαστούν σημεία φλεγμονής, όπως ερυθρότητα, πόνος, οίδημα και αυξημένη τοπικά θερμοκρασία, επικοινωνεί με τον θεράποντα γιατρό του. Επίσης, πρέπει να επικοινωνήσει με τον χειρουργό του, αν παρατηρήσει μαύρισμα του κρημνού ή του μοσχεύματος, που συνήθως αφορά ή ξεκινά στις άκρες τους.
Συνήθως ο χειρουργός ζητά από τον ασθενή να επανέλθει στο ιατρείο, για έλεγχο της πορείας του τραύματος, λίγες ημέρες μετά το χειρουργείο. Η αφαίρεση των ραμμάτων γίνεται συνήθως μετά από 8 – 10 ημέρες.
Ο ασθενής απέχει από την εργασία του έως την αφαίρεση των ραμμάτων. Μπορεί να επιστρέψει νωρίτερα, αν η περιοχή του τραύματος δεν τον εμποδίζει στην εργασία του και δεν επιβαρύνεται από την δραστηριότητα του.
Η διάρκεια της επέμβασης ποικίλει, αλλά συνήθως δεν ξεπερνά την 1 ώρα.
Κάθε είδους αναισθησία μπορεί να χρησιμοποιηθεί, ανάλογα το μέγεθος της επέμβασης και την επιθυμία του ασθενούς. Κατά την διάρκεια της επέμβασης ο ασθενής ευρίσκεται υπό συνεχή παρακολούθηση των ζωτικών λειτουργιών του (αρτηριακή πίεση, καρδιακοί παλμοί, Ο2 κλπ).
Επιπλοκές τέτοιων επεμβάσεων είναι η αιμορραγία του τραύματος, συνήθως μικρή και αντιμετωπίσιμη με περισσότερο πιεστική επίδεση, η νέκρωση του κρημνού ή του μοσχεύματος και η φλεγμονή.
Η έξοδος από την μονάδα γίνεται αφού εκπληρώνονται τα βασικά κριτήρια ασφαλούς χορήγησης εξιτηρίου.
Στο σπίτι ο ασθενής πρέπει να προσέξει από ερεθισμούς και μολύνσεις την περιοχή της επέμβασης, αλλά και την περιοχή απ΄ όπου αφαιρέθηκε δέρμα αν έχει χρησιμοποιηθεί ελεύθερο μόσχευμα. Αν παρουσιαστούν σημεία φλεγμονής, όπως ερυθρότητα, πόνος, οίδημα και αυξημένη τοπικά θερμοκρασία, επικοινωνεί με τον θεράποντα γιατρό του. Επίσης, πρέπει να επικοινωνήσει με τον χειρουργό του, αν παρατηρήσει μαύρισμα του κρημνού ή του μοσχεύματος, που συνήθως αφορά ή ξεκινά στις άκρες τους.
Συνήθως ο χειρουργός ζητά από τον ασθενή να επανέλθει στο ιατρείο, για έλεγχο της πορείας του τραύματος, λίγες ημέρες μετά το χειρουργείο. Η αφαίρεση των ραμμάτων γίνεται συνήθως μετά από 8 – 10 ημέρες.
Ο ασθενής απέχει από την εργασία του έως την αφαίρεση των ραμμάτων. Μπορεί να επιστρέψει νωρίτερα, αν η περιοχή του τραύματος δεν τον εμποδίζει στην εργασία του και δεν επιβαρύνεται από την δραστηριότητα του.